Revmatoidni artritis
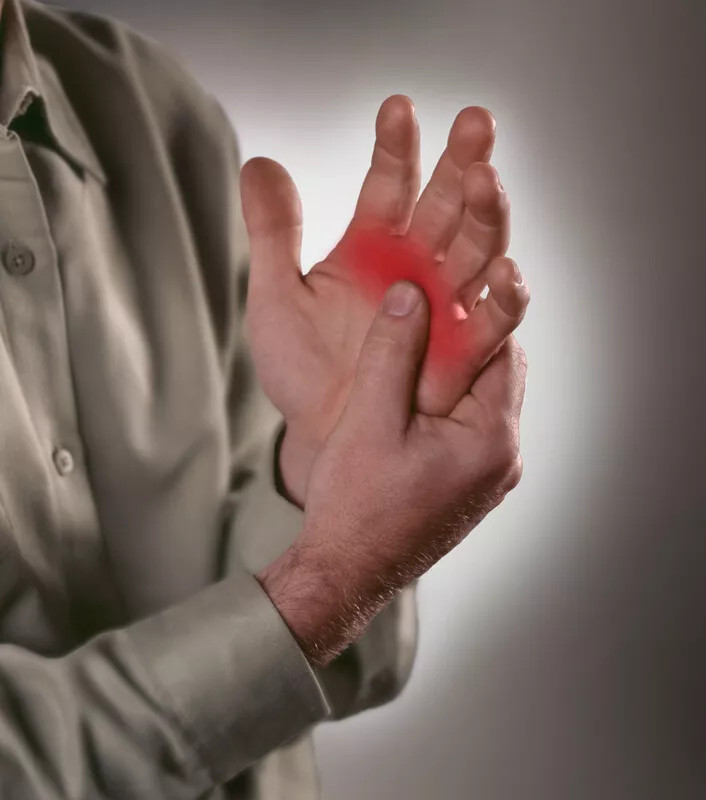
Bolezen je onesposabljajoča, privede lahko do hudih deformacij sklepov. Zaradi zgodnjega odkrivanja in ustreznega zdravljenja revmatoidnega artritisa pa danes večinoma na srečo ni več hujših invalidnosti.
Gre za najpogostejšo sistemsko vnetno sklepno bolezen, za katero oboleva okoli en odstotek svetovnega prebivalstva. Natančen vzrok nastanka ni znan, pogosteje pa se pojavlja pri genetsko dovzetnih osebah pod vplivom nekega zunanjega dejavnika, ki ostaja za zdaj neznanka. Tveganje za razvoj je torej večje pri tistih osebah, ki imajo v družini že obolele z revmatoidnim artritisom, vendar to ni dedno obolenje. Ženske zbolijo trikrat pogosteje kot moški, najpogosteje pa izbruhne v najbolj aktivnem življenjskem obdobju, med 30. in 55. letom.
Prizadeti so lahko vsi sklepi pa tudi obsklepni deli
Pomembno vlogo pri sklepnem vnetju in njegovih posledicah ima vsekakor imunski sistem, ki je ključen za obrambo organizma pred bakterijami, virusi, torej okužbami. Pri revmatoidnem artritisu imunski sistem ne deluje ustrezno in se usmeri proti lastnim tkivom, sklepom in tudi drugim organom. Za zdaj še ni znano, kaj sproži takšen odziv. Gre za kronično vnetje, saj vzroka doslej še ni moč pozdraviti. Poleg verjetnih okužb pa na začetek bolezni vpliva tudi kajenje, saj je pri kadilcih dvakrat verjetneje, da bodo zboleli, v primerjavi z nekadilci.
Bolečine v sklepih so najbolj značilna težava pri tej bolezni. Na začetku bolezni bolijo in otečejo predvsem mali sklepi rok, zapestja, lahko tudi mali stopalni sklepi in komolci. Praviloma gre za simetrično dogajanje, torej sklepi bolijo in otečejo obojestransko (simetrični vnetni poliartritis). V poznejši fazi bolezni se vnetje lahko razširi še na velike sklepe (kolena, kolki, gležnji, občasno tudi na hrbtenico). Bolečine so izrazitejše v mirovanju, intenzivnejše ponoči in bolnike pogostokrat zbujajo. Značilna je jutranja okorelost, ki izzveni po nekaj urah, in potem bolniki prek dneva še kar dobro delujejo, bolečine so manjše kot zjutraj, a prisotne ves čas. Bolezen lahko spremljajo tudi povišana telesna temperatura, hujšanje, čezmerna utrujenost.
Diagnozo revmatoidnega artritisa postavi specialist revmatolog. Bolezen se ugotavlja na podlagi bolnikovih težav, kliničnega pregleda, krvnih preiskav, rentgenskega slikanja in nekaterih drugih slikovnih preiskav (ultrazvok prizadetega sklepa, magnetna resonanca itn.).
Zdravljenje
Bolezen je treba čim prej prepoznati in začeti zdraviti. Hitrejši in intenzivnejši je začetek zdravljenja, večja je verjetnost, da bo bolezen obmirovala. Zdravila za revmatoidni artritis ni, te bolezni medicina še ne zna ozdraviti. Lahko pa se jo uspešno zdravi in z umiritvijo sklepnega vnetja bolniku omogoči normalno delovanje in prepreči deformacije sklepov, ki vodijo v invalidnost. Terapija obsega splošne ukrepe, telesno vadbo, fizioterapevtsko obravnavo in zdravljenje z zdravili.
Nesteroidni antirevmatiki delujejo protibolečinsko in protivnetno. Pri njihovi uporabi pa velja previdnost, saj lahko povzročajo tudi resne stranske učinke. Učinkujejo na sluznico prebavil, kar lahko privede do razjed, krvavitev v zgornjih prebavilih in celo predrtja prebavnega trakta. Dolgotrajna uporaba lahko vodi v hudo okvaro ledvic, poveča se lahko tveganje za srčno-žilne zaplete in možgansko kap, vpletajo pa se tudi v procese strjevanja krvi. Imunomodulirajoča zdravila (metotreksat, sulfasalazin ipd.) vplivajo na nepravilno delovanje imunskega sistema in spreminjajo potek bolezni, preprečujejo napredovanje bolezni in s tem invalidnost. Zdravljenje z njimi je dolgotrajno, običajno doživljenjsko. Pri hudi, hitro napredujoči obliki bolezni se lahko za umiritev sklepnega vnetja uporabijo glukokortikoidi (metilprednizolon). Lahko se tudi vbrizgajo v posamezni vneti sklep, če se z drugimi metodami sklepnega vnetja ne da umiriti, vendar ne prepogosto (za nosilne sklepe nekajkrat na leto, v razmaku najmanj šest tednov). Na voljo so tudi biološka zdravila, ki so precej draga in se uporabljajo pri hudih, napredujočih oblikah revmatičnih bolezni, ko odpovejo vsa druga zdravila. Izvaja se lahko tudi vbrizganje izotopa v vnet sklep, ki še ni hudo okvarjen. Pri nepopravljivih okvarah sklepov pa je potrebna operativna terapija, največkrat zamenjava sklepa (artroplastika).
Mateja Ferjan Hvalc, dr. med., specialistka družinske medicine


 Prijava
Prijava 






 0
0


















